Wunden sind so alt wie die Menschheit selbst. Doch ihre Behandlung hat sich im Laufe der Jahrhunderte erheblich weiterentwickelt – von primitiven Verbänden aus Pflanzenblättern bis zu Hightech-Materialien, die heute zur Wundheilung eingesetzt werden. Eine sehr interessante und wirksame Therapieform, die dennoch mit vergleichsweise simplen Mitteln auskommt, ist die Kompressionstherapie. Sie kann die Behandlung von chronischen Wunden erheblich erleichtern, insbesondere dann, wenn sie in Verbindung mit venösen Erkrankungen oder Lymphödemen stehen. Was zunächst nur nach einem festeren Anlegen von Bandagen klingt, ist in Wahrheit eine wissenschaftlich fundierte Methode zur gezielten Förderung der Heilung – und einer besseren Lebensqualität.
Warum heilt eine Wunde nicht?
Eine chronische Wunde ist nicht nur ein physisches, sondern oft auch ein psychisches Leiden. Sie heilt nicht innerhalb der erwarteten Zeit von vier bis acht Wochen, wie es bei akuten Wunden der Fall ist, sondern benötigt deutlich länger.
Die Ursachen sind vielfältig. Darunter Erkrankungen des Gefäßsystems, Diabetes mellitus, ein schwaches Immunsystem oder schlicht mangelnde Versorgung. Insbesondere die chronisch venöse Insuffizienz, also die Störung des venösen Rückflusses an den unteren Extremitäten, ist eine der häufigsten Gründe für schlecht heilende Wunden.
Die Kompressionstherapie als Lösung, wo andere Methoden versagen
Wundauflagen lindern Symptome, können aber die zugrunde liegenden Ursachen nicht beheben. Antibiotika bekämpfen systemische Infektionen, bleiben jedoch wirkungslos bei chronisch venösen Abflussstörungen oder Ödemen. Hier zeigt sich die Kompressionstherapie als die einzige Methode, die direkt an der Ursache der Problematik ansetzt: Sie verbessert den venösen Rückfluss, reduziert das Phlebödem und schafft damit überhaupt erst die notwendigen Voraussetzungen für eine erfolgreiche Wundheilung. Wo andere Therapien nur oberflächliche Lösungen bieten, sorgt die Kompression für eine ursächliche Verbesserung des Heilungsmilieus – und erreicht so das, woran andere Methoden scheitern.
Die Wirksamkeit der Kompressionstherapie sehen wir nicht nur im klinischen Alltag. Sie wurde auch in zahlreichen Studien belegt.
Eine Metaanalyse von O’Meara et al. (2009) zeigt, dass Kompressionstherapie bei der Behandlung von venösen Ulzera die Heilungsrate signifikant erhöht. Link zur Studie
Was genau passiert bei der Kompression?
Bei der Kompressionstherapie handelt es sich um eine gezielte mechanische Druckausübung auf das betroffene Gewebe, um die Durchblutung zu verbessern und den venösen Rückfluss zu optimieren. Der Druck wird dabei durch spezielle Bandagen oder medizinische Kompressionsstrümpfe erzeugt, die nach einem teilweise abgestuften Druckprofil angelegt werden.
Bei einer Kompression am Bein zum Beispiel ist der Druck am Knöchel am höchsten und nimmt nach oben hin allmählich ab. Dieses abgestufte Drucksystem ist entscheidend, da es den physiologischen Blutfluss unterstützt und den Rückfluss des Blutes zum Herzen erleichtert.
Kompressionstherapie als Gegendruckmaßnahme
In einem gesunden venösen System sorgen die Venenklappen dafür, dass das Blut in den Beinen kontinuierlich nach oben transportiert wird. Bei einer venösen Insuffizienz funktionieren diese Klappen nicht mehr richtig, was zu einem Blutrückfluss führt. Das Blut staut sich in den Gefäßen, was Druck auf die Gefäßwände ausübt und die Bildung von Ödemen begünstigt. Die Kompressionstherapie wirkt hier gezielt entgegen, indem sie von außen mechanischen Druck ausübt und die erweiterten Gefäße verengt. Dies reduziert das Volumen, das die Venen transportieren müssen, und erhöht gleichzeitig die Blutfließgeschwindigkeit. Das Ergebnis ist ein verbesserter Rückfluss zum Herzen und eine geringere Stauung.
Kompressionstherapie zur Förderung der Mikrozirkulation
Darüber hinaus fördert der äußerlich angelegte Druck die Mikrozirkulation im Gewebe. Die Mikrozirkulation beschreibt den Blutfluss durch die kleinsten Blutgefäße – die Kapillaren. Bei einer venösen Insuffizienz oder Ödemen kann dieser Fluss stark beeinträchtigt sein, was zu einem Sauerstoffmangel und einer mangelhaften Nährstoffversorgung im betroffenen Gewebe führt. Der durch die Kompression erzeugte Druck sorgt dafür, dass die Kapillaren besser durchblutet werden und Stoffwechselprodukte (wie beispielsweise Kohlendioxid, Milchsäure, Harnstoff und Kreatinin), die sich angesammelt haben, effektiver abtransportiert werden. Dies schafft ein verbessertes Heilungsmilieu, das essenziell ist, um chronische Wunden zur Abheilung zu bringen.
Kompressionstherapie gegen Ödeme
Ein weiterer Effekt der Kompressionstherapie ist die Reduktion von Gewebeschwellungen, sogenannten Ödemen. Wenn sich aufgrund von venösen Problemen oder einer Lymphabflussstörung Flüssigkeit im Gewebe ansammelt, entstehen Schwellungen, durch die eine Heilung behindert und das Risiko von lokalen Infektionen (z.B. Erysipel) erhöht wird. Die Kompressionstherapie unterstützt den Abtransport dieser überschüssigen Flüssigkeit über das Lymphsystem und reduziert so die Schwellungen. Ein verringertes Ödem bedeutet weniger Druck auf die umliegenden Zellen, was wiederum die Mikrozirkulation verbessert und die Zellregeneration fördert.
Zusätzlich stabilisiert die Kompressionstherapie das betroffene Gewebe. Durch die Kompression werden die Gewebestrukturen gestützt und der venöse Druck besser verteilt. Dies verhindert auch, dass neue Ödeme entstehen, und entlastet die bereits geschädigten Venenwände.
Auf die richtigen Materialien kommt es an
In der Anwendung kommen je nach Krankheitsbild unterschiedliche Materialien und Techniken zum Einsatz. Bandagen, die über mehrere Lagen angelegt werden, bieten eine höhere Flexibilität und eignen sich besonders für die initiale Behandlung starker Ödeme. Kompressionsstrümpfe, die in verschiedenen Druckklassen (von leicht bis stark) erhältlich sind, eignen sich hervorragend zur Erhaltungstherapie nach der Entstauung und Prävention von erneuten Beschwerden.
Kompressionstherapie wirkt nur bei korrekter Durchführung
Die Wirksamkeit der Kompressionstherapie steht und fällt jedoch mit der richtigen Anwendung: Ein korrekt angelegtes Kompressionssystem sorgt für die optimale Druckverteilung und verhindert zugleich Komplikationen wie Druckstellen oder Einschnürungen. Typische Fehler, die bei einer falschen Durchführung auftreten können, sind:
- Ungleichmäßiger Druck: Wenn Bandagen zu locker oder zu ungleichmäßig gewickelt werden, kann der notwendige Druck nicht aufgebaut werden, Wenn dieser notwendige Druck fehlt, staut sich das Blut weiter in den Venen, was zu anhaltenden Schwellungen (Ödemen) führt. Die Mikrozirkulation bleibt gestört, Nährstoffe und Sauerstoff gelangen nicht ausreichend zur Wunde, und Abfallstoffe werden nicht abtransportiert. Dadurch verzögert sich die Wundheilung, und es drohen weitere Komplikationen wie venöse Insuffizienz oder neue Wunden.
- Zu hoher Druck an falschen Stellen: Ein zu starker Druck an bestimmten Punkten, beispielsweise durch Falten oder Einschnürungen der Bandage, kann zu Druckstellen führen, die das Gewebe zusätzlich belasten oder sogar neue Verletzungen verursachen.
- Falsche Auswahl der Materialien: Der Einsatz ungeeigneter oder zu elastischer Bandagen führt dazu, dass der notwendige Druck nicht konstant gehalten wird.
- Verrutschen der Bandagen: Wenn Bandagen nicht richtig fixiert sind, verrutschen sie im Laufe des Tages, wodurch der Druck nicht mehr gleichmäßig verteilt ist.
- Fehlende Kontrolle: Eine unzureichende Überprüfung des Drucks nach dem Anlegen führt häufig zu unerkannten Problemen, wie ungenügender Kompression oder Einschnürungen.
Solche Fehler beeinträchtigen nicht nur die Wirksamkeit der Kompressionstherapie, sondern können auch zu Schmerzen, Durchblutungsstörungen oder Hautschäden führen. Darum ist es wichtig, dass Fachpersonal umfassend geschult ist und die Anwendung regelmäßig kontrolliert wird.
Dabei sind wir als Experten auf diesem Gebiet gern behilflich.
Wissenschaftlich belegte Wirkung
Die Wirksamkeit der Kompressionstherapie ist in der Medizin gut dokumentiert. Eine Cochrane-Analyse fand heraus, dass venöse Ulzera deutlich schneller heilen, wenn eine abgestufte Kompression angewendet wird.
Eine randomisierte kontrollierte Studie von Nelson und Bell-Syer (2012) zeigt, dass die Kompressionstherapie die Heilungsdauer von venösen Ulzera signifikant verkürzt. Link zur Studie
Auch bei Lymphödemen, die durch eine Erkankung des Lymphgefäßsystems entstehen, zeigt die Kompression klare Erfolge. Hier werden flüssigkeitsgefüllte Gewebeareale reduziert und der Transport von Lymphe gefördert.
Herausforderungen in der Praxis
Trotz ihrer Effektivität stößt die Kompressionstherapie in der Praxis auf Hindernisse. Viele Patienten empfinden die Anwendung von Kompressionsstrümpfen oder einer Kompressionsbandagierung als unbequem oder ästhetisch unattraktiv. Hier braucht es nicht nur Aufklärung, sondern auch Innovationen in der Produktentwicklung. Moderne Kompressionssysteme setzen vermehrt auf Atmungsaktivität, Tragekomfort und einfache Handhabung.
Hinderlich ist zuweilen auch die mangelhafte Schulung von Pflegekräften und Fachpersonal. Ein Therapieerfolg wird ohne korrekt angelegte Kompression leider ausbleiben. Studien zeigen, dass falsch angewandte Kompression sogar kontraproduktiv sein und Druckstellen verursachen kann.
Mehr Lebensqualität durch Kompression
Für Patienten bedeutet eine erfolgreiche Kompressionstherapie nicht nur eine besser heilende Wunde, sondern auch weniger Schmerzen und mehr Lebensqualität. Das Tragen von Kompressionsstrümpfen ermöglicht vielen Betroffenen überhaupt erst wieder einen aktiven Alltag. Einige unangenehme Folgen chronischer Wunden können so zumindest in der Schwere ihrer Auswirkungen reduziert werden.
Exkurs:Grundlagen und wesentliche Prinzipien der Bandagierungstechnik
Dieser kurze Überblick basiert auf den Leitlinien Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK) [Link].
Es gibt zahlreiche Bandagierungstechniken, die häufig mit Eigennamen wie Pütter, Sigg oder Fischer bezeichnet werden. Dabei hat keine Technik einen nachweisbaren Vorteil gegenüber einer anderen. Entscheidend ist vielmehr die sach- und fachgerechte Ausführung, da diese die Effizienz der Kompressionsbandagierung maßgeblich beeinflusst. Grundsätzlich wird zwischen Verbänden mit einer oder mehreren Materialkomponenten unterschieden, wobei jede Schicht üblicherweise mit Überlappung angelegt wird, um eine gleichmäßige Druckverteilung zu gewährleisten.
Bei der Kompressionsbandagierung am Bein sind einige wichtige Prinzipien zu beachten:
- Überlappung: Die Binden müssen so gewickelt werden, dass sich die Touren überlappen.
- Position des Sprunggelenks: Das Sprunggelenk sollte rechtwinklig (Dorsalflexion) positioniert werden, um den Anpressdruck optimal zu verteilen.
- Höhe des Verbands: Der Unterschenkelverband wird bis zum Fibulaköpfchen, der Oberschenkelverband bis zum proximalen Oberschenkel geführt.
- Druckverlauf: Aufgrund der Beingeometrie nimmt der Anpressdruck bei gleichbleibender Bindenvordehnung von distal nach proximal ab.
- Schmerzfreiheit: Der Verband darf weder Druckstellen, Schnürfurchen noch Schmerzen verursachen.
- Individuelle Anpassung: Material und Anlagetechnik müssen den Anforderungen der jeweiligen Erkrankung entsprechen.
Praktische Aspekte der Bandagierung
Für eine sichere und effektive Kompressionsversorgung sollten folgende Punkte berücksichtigt werden:
- Hautschutz: Ein Schlauchverband aus Baumwolle schützt die Haut vor Reibung und Druck.
- Unterpolsterung: Materialien wie Watte oder Schaumstoffbinden verhindern Druckulzerationen und sorgen für eine gleichmäßige Druckverteilung.
- Verstärkung: Druckpolster und Pelotten können die Effektivität gezielt steigern.
- Fixierung: Häufig beiliegende Fixierklammern („Schwiegermütter“) stellen ein Verletzungsrisiko dar und sollten nicht verwendet werden. Stattdessen eignen sich Pflasterfixierstreifen zum Befestigen der Binde.
- Bindenbreite: Diese richtet sich nach Form und Durchmesser des zu bandagierenden Körperteils.
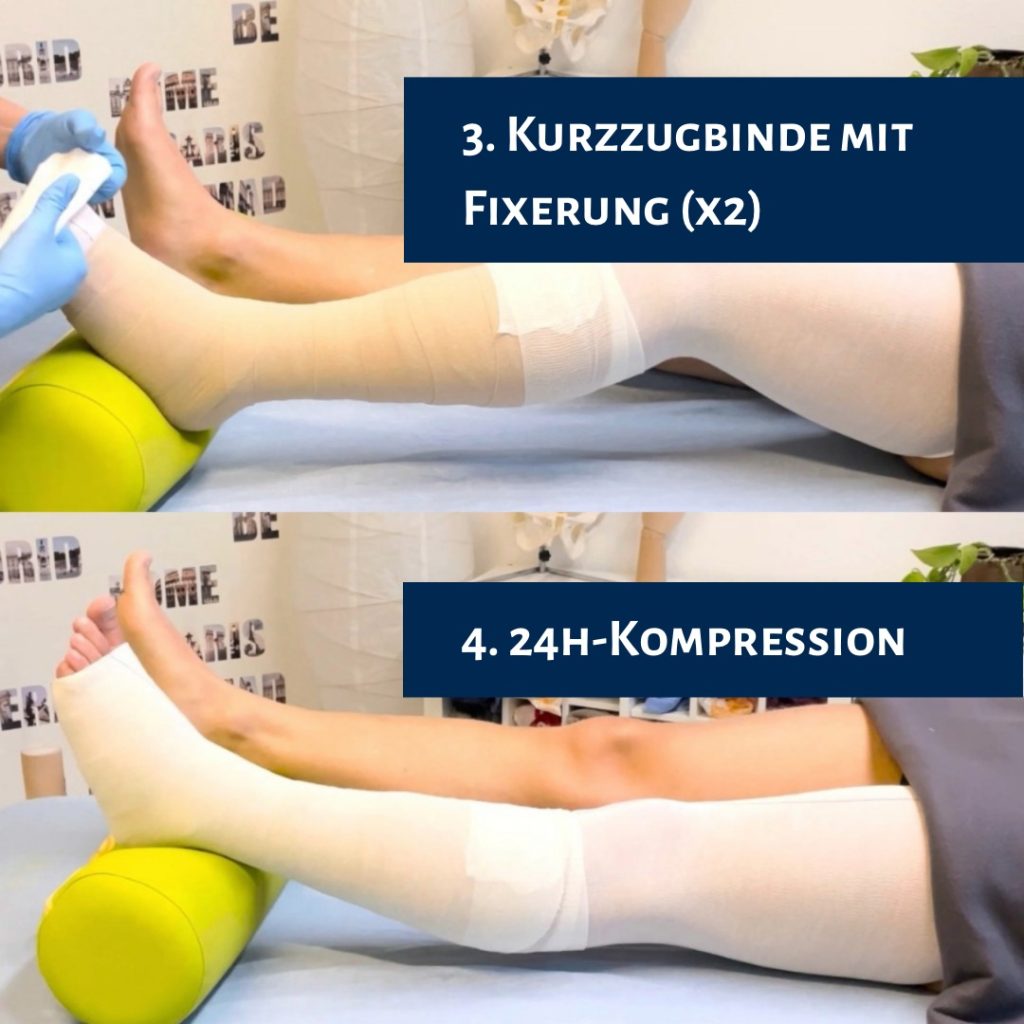
- Anzahl der Binden: In der Regel sind mindestens zwei Binden erforderlich.
- Fußstellung: Der Fuß sollte stets in Funktionsstellung (Dorsalextension) stehen.
- Anlagedruck: Bereits ab dem Vorfuß ist auf einen gleichmäßigen Druck zu achten, da zu lockere Wicklungen zu Ödemausbildungen führen können.
- Bindentechnik: Die Bindenrolle wird unter permanentem Zug direkt auf der Haut abgerollt, damit sich die Binde gleichmäßig an das Bein anmodelliert. Zu straffes Anziehen einzelner Touren stört das Druckgefälle und kann venöse Stauung, nervale Schäden oder Nekrosen verursachen.
- Zehen einbeziehen: Bei Vorfuß- oder Lymphödemen sollten auch die Zehen mit bandagiert werden, um ein weiteres Anschwellen zu verhindern.
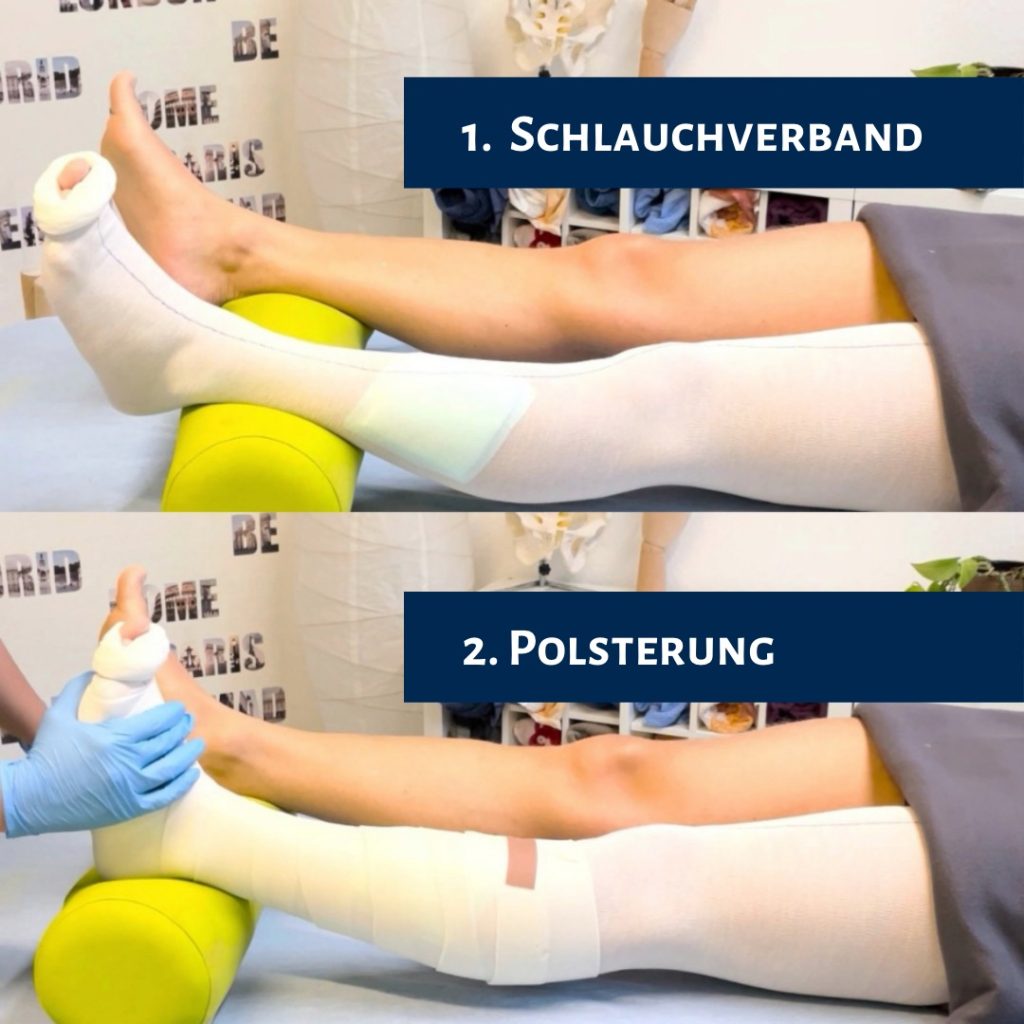
Unter- und Aufpolsterung
Eine unsachgemäße Bandagierung birgt Risiken wie Druckulzera, Hautnekrosen oder Nervenschäden. Selbst bei Fachkräften können unbemerkte Einschnürungen oder Blasen auftreten. Eine Unterpolsterung mit Watte-, Schaumstoffbinden oder Pelotten minimiert diese Risiken. Besonderes Augenmerk sollte auf die Form der Extremität gelegt werden, um eventuelle Hervorhebungen oder Absenkungen auszugleichen und eine gleichmäßige Druckverteilung zu gewährleisten.
Einfluss der Bindentechnik
Die Technik, mit der die Binde gewickelt wird, beeinflusst den Anpressdruck. Studien zeigen, dass Achtertouren und Spiraltouren unterschiedliche Druckprofile erzeugen können. Entscheidend bleibt jedoch, dass die gewählte Technik korrekt ausgeführt wird, um die gewünschte therapeutische Wirkung zu erzielen.
Die sorgfältige Beachtung dieser Prinzipien gewährleistet eine sichere, effektive und patientenfreundliche Kompressionsversorgung.
Kompressionstherapie bei Urs Care
Wie wenden wir die Kompressionstherapie bei Urs Care an? Es ist uns nicht nur wichtig, die Kompressionstherapie wirksam, sondern auch patientenfreundlich und nachhaltig zu gestalten.
Unser Ansatz umfasst deshalb:
- Intensive fachliche Beratung: Wir beraten intensiv nicht nur die Patienten, sondern auch das involvierte Pflegepersonal und Angehörige direkt vor Ort. Ziel ist es, alle Beteiligten umfassend einzubeziehen und die Therapie optimal an die individuellen Bedürfnisse anzupassen.
- Ganzheitliche Versorgung: Innerhalb der Entstauungstherapie stellen wir die notwendigen Materialien für eine korrekt angelegte Kurzzugbandage bereit. Dies erfolgt auch bei Patienten ohne Wunde und beinhaltet regelmäßige Hausbesuche, um den Fortschritt zu kontrollieren und gegebenenfalls Anpassungen vorzunehmen. Zudem schulen wir das Pflegepersonal in der korrekten Anwendung der Materialien.
- Präventive Aufklärung: Nach einer erfolgreichen Entstauung informieren wir umfassend über die weitere Nachsorge. Wir geben konkrete Empfehlungen für passende Kompressionsstrümpfe und unterstützen bei der Auswahl des geeigneten Modells in Zusammenarbeit mit Sanitätshäusern.
Damit wollen wir nicht nur die medizinische Wirkung der Kompressionstherapie gewährleisten, sondern auch die Lebensqualität unserer Patienten nachhaltig verbessern.
Zum Schluss noch ein Aufruf zu mehr Aufmerksamkeit
Trotz der klaren wissenschaftlichen Evidenz fristet die Kompressionstherapie ein Schattendasein. Dabei ist sie nicht nur eine kostengünstige, sondern auch eine hocheffektive Methode, um Wunden zu behandeln und langfristig zu verhindern. Was es braucht, ist eine bessere Aufklärung, sowohl bei Patienten als auch bei medizinischem Fachpersonal.
In Zeiten, in denen chronische Wunden zu einem wachsenden Problem werden – bedingt durch die alternde Gesellschaft und die steigende Zahl von Diabetes- und Venenleiden – ist die Kompressionstherapie mehr denn je eine tragende Säule der modernen Wundversorgung.
Es ist an der Zeit, ihr den Platz einzuräumen, den sie verdient.
Quellen:
- O’Meara S, Cullum N, Nelson EA. Compression for venous leg ulcers. Cochrane Database of Systematic Reviews. 2009. Link zur Studie
- O’Meara S, Al-Kurdi D, Ologun Y. Compression for venous leg ulcers. Cochrane Database of Systematic Reviews. 2012. Link zur Studie